Lipedema: come riconoscerlo per gestirlo al meglio
Di Rolando Bolognino e Lucilla Ciancarella
Il lipedema è una malattia cronica caratterizzata da un accumulo anomalo e simmetrico di tessuto adiposo sottocutaneo, localizzato principalmente su fianchi, cosce, gambe e, in alcuni casi, braccia. Questo accumulo avviene in modo sproporzionato rispetto al resto del corpo e non coinvolge mani e piedi, a differenza del linfedema. È spesso associato a dolore alla palpazione, facilità alla formazione di lividi, sensazione di pesantezza e difficoltà nei movimenti. Non va confuso con l’obesità, poiché presenta caratteristiche cliniche e metaboliche proprie. Nonostante la sua diffusione — si stima che colpisca tra il 10% e il 15% delle donne — il lipedema è ancora poco diagnosticato, spesso confuso con obesità o cellulite.
Le cause esatte del lipedema non sono ancora del tutto chiare, ma si ritiene che vi sia una componente genetica (spesso è presente familiarità) e un’influenza ormonale, data la comparsa o il peggioramento in concomitanza con pubertà, gravidanza o menopausa. Studi recenti suggeriscono anche il coinvolgimento di disfunzioni del microcircolo e dei capillari, con alterazioni nel metabolismo adiposo e una maggiore fibrosi tissutale.
Cinque cose da sapere sul lipedema:
- Non è una semplice questione estetica, ma una malattia riconosciuta che può compromettere seriamente la qualità della vita;
- Colpisce quasi esclusivamente le donne e ha una forte componente ormonale e genetica.
- Non dipende da errori alimentari o mancanza di attività fisica;
- È spesso sottodiagnosticato o confuso con obesità e linfedema;
- La diagnosi precoce è fondamentale per rallentare la progressione e migliorare la gestione dei sintomi.
Diagnosi: come riconoscerlo
Attualmente non esistono test di laboratorio o esami strumentali specifici per diagnosticare il lipedema. La diagnosi è clinica, basata su:
- Esame fisico (accumulo adiposo simmetrico, dolore alla palpazione);
- Storia del paziente (età d’esordio, familiarità, variazioni ormonali);
- Segni distintivi, come la preservazione di mani e piedi (segno della “cuffia malleolare”) e la presenza di ecchimosi frequenti.
È fondamentale differenziare il lipedema da altre condizioni simili come linfedema, obesità generalizzata, patologie venose o edema idiopatico. La ricerca scientifica evidenzia che il tessuto adiposo nel lipedema non è un semplice deposito di grasso: mostra alterazioni microvascolari, aumento della permeabilità capillare e infiltrazione di cellule infiammatorie. Questo contribuisce a una condizione di infiammazione cronica di basso grado, che peggiora la sintomatologia dolorosa e favorisce la progressione della malattia.
La malattia evolve progressivamente e viene classificata in diversi stadi clinici, che descrivono le modificazioni della pelle e del tessuto sottocutaneo (Di Renzo et al.,2021):
- Stadio I (a): la pelle appare liscia, ma al tatto si percepisce un tessuto sottocutaneo nodulare o granulare. È la fase più iniziale e spesso poco riconosciuta;
- Stadio II (b): la superficie cutanea diventa irregolare, con aspetto “a materasso”. I noduli adiposi sono più evidenti e palpabili;
- Stadio III (c): il tessuto adiposo si indurisce e diventa fibrotico. Compaiono grandi lobuli e deformazioni marcate degli arti, che possono compromettere la mobilità;
- Stadio IV (lipolinfedema) (d): in alcuni casi, al lipedema si associa anche un linfedema secondario, con edema cronico e peggioramento della funzionalità degli arti.
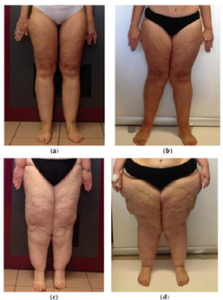
Figura 1. Diversi stadi del Lipedema (Di Renzo et al., 2021)
Il riconoscimento precoce dello stadio di avanzamento è fondamentale per impostare un percorso terapeutico adeguato e migliorare la qualità della vita delle pazienti.
Differenze con l’obesità
Uno degli aspetti più delicati riguarda la distinzione tra lipedema e obesità. Mentre quest’ultima è legata a un eccesso calorico e a un accumulo diffuso di grasso corporeo, il lipedema è una malattia del tessuto adiposo sottocutaneo, resistente anche a diete ipocaloriche e all’attività fisica. Studi recenti sottolineano come il lipedema presenti un profilo metabolico diverso: maggiore infiammazione locale, minore sensibilità all’insulina e un coinvolgimento del sistema linfatico, che spiega la tendenza a edema e dolore.
| Caratteristica | Lipedema | Obesità |
| Distribuzione grasso | Simmetrica, arti inferiori/superiori, risparmiati piedi e mani | Generalizzata, incluso addome, mani e piedi |
| Dolore e sensibilità | Presente, anche al tatto | Assente |
| Comparsa | Spesso durante fasi ormonali (pubertà, gravidanza, menopausa) | Progressiva, legata a stile di vita e genetica |
| Risposta alla dieta | Limitata, non riduce il tessuto patologico | Buona, perdita di peso diffusa |
| Presenza di edema | Comune, soprattutto serale | Meno frequente |
| Facilità ai lividi | Alta | Nella norma |
Gestione e trattamento
Dieta e nutrizione
Un approccio nutrizionale mirato può rappresentare un valido supporto nella gestione del lipedema, contribuendo a contenere i sintomi e a migliorare la qualità della vita. Non esiste una “dieta unica” valida per tutti i pazienti, ma la letteratura scientifica suggerisce alcune strategie che si sono dimostrate utili. Alcuni studi pilota, ad esempio, hanno evidenziato come regimi a basso contenuto di carboidrati, fino a modelli chetogenici, possano favorire una riduzione del dolore e del volume degli arti nelle persone con lipedema. Tuttavia, si tratta di approcci che richiedono supervisione medica e devono essere adattati alle esigenze individuali.
Parallelamente, il modello mediterraneo rivisitato rimane una delle basi più solide: ricco di frutta e verdura fresca, cereali e legumi integrali, pesce azzurro e olio extravergine d’oliva, con un’attenzione particolare alla presenza di alimenti antinfiammatori come le spezie, gli omega-3 e la vitamina D. Questo tipo di alimentazione, oltre a garantire un adeguato apporto di proteine per il mantenimento della massa muscolare, limita zuccheri semplici, farine raffinate e grassi trans, tutti fattori che possono contribuire all’infiammazione sistemica. Un’ulteriore accortezza riguarda il consumo di sale, che andrebbe moderato per ridurre la ritenzione idrica e l’edema, sintomi spesso associati al lipedema. In generale, la preferenza dovrebbe andare verso una cucina naturale e bilanciata, lontana dai prodotti industriali e altamente processati, capace di offrire al tempo stesso nutrimento, leggerezza e sostegno nella gestione quotidiana della patologia.
Attività fisica: movimento dolce ma costante
Il lipedema non deve scoraggiare dal praticare attività fisica. Anzi, l’esercizio è uno strumento prezioso per sostenere la circolazione, mantenere la forza muscolare e ridurre i sintomi. Sono indicate discipline a basso impatto, come:
- camminata, nuoto, acquagym;
- bicicletta (anche da camera);
- yoga e stretching per migliorare mobilità ed elasticità.
Allenamenti con indumenti compressivi o su pedane vibranti possono favorire il drenaggio linfatico e ridurre la sensazione di pesantezza.
Il supporto psicologico: prendersi cura della mente
Il lipedema non influisce soltanto sul corpo, ma anche sulla sfera emotiva e psicologica. Il dolore cronico, la difficoltà nei movimenti, i cambiamenti nella forma corporea e la frustrazione legata a diagnosi tardive o errate possono generare ansia, depressione, disturbi dell’immagine corporea e isolamento sociale.
Numerose pazienti riportano sentimenti di colpa o inadeguatezza, spesso alimentati dal pregiudizio che il lipedema sia solo una “questione di peso” o di scarso impegno nello stile di vita. In realtà, la mancata consapevolezza della malattia da parte del contesto sociale e, talvolta, sanitario, contribuisce ad accrescere il disagio.
Per questo, accanto ai trattamenti medici e nutrizionali, un percorso psicologico di supporto può rivelarsi fondamentale. La psicoterapia cognitivo-comportamentale è una delle strategie più utilizzate per affrontare la gestione del dolore cronico e migliorare la percezione corporea, favorendo al contempo l’aderenza alle terapie. Anche i gruppi di sostegno e le associazioni di pazienti rappresentano strumenti preziosi: condividere esperienze e strategie di adattamento riduce il senso di solitudine e aumenta la resilienza.
Terapie fisiche e trattamenti di supporto
Il trattamento conservativo si basa sulla Terapia Decongestiva Complessa (CDT), che comprende:
- drenaggio linfatico manuale;
- compressione elastica (calze o bendaggi);
- carbossiterapia;
- esercizi mirati;
- cura quotidiana della pelle.
Questi interventi migliorano la microcircolazione, riducono edema e dolore, contribuendo a rallentare la progressione della malattia. In aggiunta, metodiche innovative come le onde d’urto extracorporee (ESWT) e la fotobiomodulazione hanno mostrato promettenti risultati nel migliorare la fibrosi e la qualità del tessuto. Anche alcuni integratori (flavonoidi come diosmina ed esperidina, curcumina, centella asiatica, antiossidanti come selenio e astaxantina) possono supportare la funzionalità microvascolare.
Chirurgia: quando è indicata
Nei casi avanzati, in cui i trattamenti conservativi non sono più sufficienti, la liposuzione specializzata rappresenta un’opzione terapeutica. Le tecniche più utilizzate sono:
- liposuzione tumescente linfopreservante (TLA);
- liposuzione ad acqua (WAL).
Questi interventi, eseguiti da specialisti esperti in lipedema, consentono di rimuovere selettivamente il tessuto adiposo patologico, migliorando dolore, mobilità e qualità della vita. Studi a lungo termine hanno dimostrato benefici duraturi, con miglioramenti mantenuti fino a 12 anni dopo l’intervento.
Il lipedema non è soltanto una condizione estetica, ma una patologia cronica, dolorosa e sistemica, spesso sottovalutata o diagnosticata in ritardo. Oggi, tuttavia, disponiamo di strumenti sempre più efficaci per affrontarla: dalla diagnosi precoce a un’alimentazione mirata, dall’attività fisica dolce alle terapie fisiche e chirurgiche più avanzate.
La gestione ottimale richiede un approccio integrato e multidisciplinare, che tenga conto non solo degli aspetti medici e nutrizionali, ma anche del benessere psicologico ed emotivo. Prendersi cura del corpo e della mente in modo sinergico permette infatti di migliorare la qualità della vita, preservare la mobilità e recuperare un rapporto più sereno con sé stessi e con il proprio corpo.
In questa prospettiva, il lipedema può essere affrontato con maggiore consapevolezza e dignità, trasformando la cura in un percorso di salute e di resilienza personale.



